Eenzijdige doofheid
01 Algemeen
02 Gehoor
03 SSD-oorzaken
04 SSD-gevolgen
05 Sociale effecten
06 SSD-ervaringen
07 SSD bij kinderen
08 Hoortoestellen
09 Hoorhulpmiddelen
10 Ondertiteling
BCD (Baha & Ponto)
11 BCD-indicatie
12 BCD-softband
13 BCD-schroef
14 BCD-operatie
15 Schroefproblemen
16 BCD-ontwikkeling
17 BCD-toestellen
18 BCD-gebruik
19 BCD-batterijen
20 BCD-accessoires
21 BCD-problemen
22 BCD-verzekering
23 BCD-ervaringen
24 Onderzoek
25 BCD-vergoeding
26 Politiek

11. Indicatie voor botverankerde toestellen
Voordat je in het bezit bent van een Baha, ben je vaak meer dan een jaar verder. Als ik mij baseer op mijn eigen ervaring (eenzijdige, perceptieve doofheid (SSD)), dan onderscheid ik de volgende stappen in het proces:
- 11.1: de ontdekking dat er een hulpmiddel als de Baha bestaat;
- 11.2: een bezoek aan de huisarts voor een doorverwijzing;
- 11.3: een bezoek aan de huisarts voor een doorverwijzing;
- 11.4: een eerste bezoek aan de kno-arts;
- 11.5: een eventueel onderzoek naar de oorzaak, en naar de gevolgen (type gehoorverlies);
- 11.6: het uitproberen van een Baha-toestel op een testbeugel (gedurende een aantal dagen);
- 11.7: de implantatie van de schroef (na een evevntuele wachtlijst);
- 11.8: de ontvangst van het Baha-toestel (ten minste 6 weken na de implantatie).
Tussen deze stappen door vinden meerdere bezoeken aan een audioloog (audiologisch centrum) en een (of meerdere) kno-arts(en) plaats.
Hierna worden de bovengenoemde stappen per paragraaf besproken. Voor de laatste twee stappen wordt verwezen naar de speciaal daarvoor geschreven hoofdstukken. In dit hoofdstuk besteden we aandacht aan de indicatie voor een Baha bij volwassenen. Met Baha-indicatie wordt hier bedoeld, op basis van welke aanwijzingen een Baha-systeem zou kunnen worden toegepast om te helpen bij het gehoorverlies. Indicaties kunnen betrekking hebben op zowel een eenzijdig als tweezijdig gehoorverlies, op zowel slechthorendheid als (eenzijdige) doofheid, en op zowel een geleidings- als perceptief gehoorverlies.
11.1 De ontdekking van de Baha
Omdat heel toevallig bij mij in de omgeving al iemand (tweezijdig) een Baha draagt, was ik al wel bekend met het bestaan van het systeem. Echter, niet dat het ook zou kunnen werken bij eenzijdige (volledige) doofheid. Het is belangrijk dat mensen die hier nog niet mee bekend zijn — zoals mensen die al jarenlang eenzijdig doof zijn en nooit bij een kno-arts komen — bekend raken met het Baha-systeem. Hopelijk draag deze website hieraan bij.
In deze paragraaf wordt geprobeerd aan te geven voor welke typen slechthorendheid de Baha een optie zou kunnen zijn. Feitelijk gaat het dan om de volgende groepen slechthorenden [bron: SickKids]:
- mensen met een maximaal geleidingsverlies, maar normale beengeleiding;
- dragers van beengeleidingshoortoestellen;
- dragers van luchtgeleidingstoestellen, waarbij de oren chronisch ontstoken raken doordat het toestel de gehoorgang afdekt, in tegenstelling tot de Baha die los van het oor gedragen wordt;
- mensen met een eenzijdig geleidingsverlies;
- mensen met een eenzijdig perceptief gehoorverlies (zoals bij SSD);
- mensen met een gemengd gehoorverlies, dat wil zeggen zowel een geleidings- als (eenzijdig) perceptief gehoorverlies.
In de Engelstalige video's hieronder wordt kort iets over de mogelijke Baha-kandidaten verteld [bronnen: OR-Live.com, TheDoctorsChannel.com].
Hieronder wordt per subparagraaf uitgelegd op welke manier het Baha-systeem werkt bij de volgende vormen van gehoorverlies:
- 11.1.1: een tweezijdig geleidingsverlies;
- 11.1.2: een eenzijdig geleidingsverlies;
- 11.1.3: een eenzijdig perceptief gehoorverlies.
Voor mensen met een tweezijdig perceptief gehoorverlies werkt het Baha-systeem niet. Er moet ten minste één werkend binnenoor (in combinatie met een werkende gehoorzenuw) bij de Baha-gebruiker aanwezig zijn om de geluidstrillingen op te kunnen vangen. Voor deze mensen met dit type van gehoorverlies zou een één- of tweezijdig cochleair implantaat (CI) uitkomst kunnen bieden.
11.1.1 Een tweezijdig geleidingsverlies
Bij personen met een tweezijdig geleidingsverlies heeft de Baha al aangetoond effectief te zijn in het herstel van het zogenaamde binaurale gehoor [bron: proefschrift Sylvia Kunst].
In de onderstaande figuur is afgebeeld op welke manier het Baha-systeem werkt bij een tweezijdige geleidingsdoofheid. Feitelijk worden de buiten- en middenoren aan beide zijden overgeslagen; het Baha-systeem richt zich op de twee (werkende) binnenoren (de blauwe pijlen in de figuur).
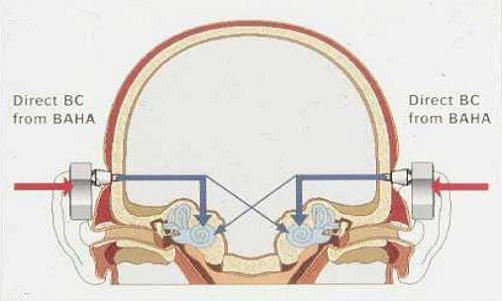
Aan twee kanten worden de geluiden opgevangen door een Baha-toestel. Vervolgens worden de geluidstrillingen via het schedelbot doorgegeven aan de binnenoren. Een deel van de door de binnenoren opgevangen signalen is afkomstig van het Baha-toestel aan de tegenoverliggende zijde (de dunne pijlen in de figuur).
Een tweezijdige aanpassing wordt ook wel een binaurale aanpassing van een toestel genoemd. Zo wordt een eenzijdige aanpassing vaak een monaurale aanpassing genoemd. Eigenlijk zijn de termen “monauraal” en “binauraal” niet correct. Beter kan gesproken worden over “unilateraal” respectievelijk “bilateraal”, omdat de eerste termen verwijzen naar de waarneming (perceptie) op een hoger niveau in de hersenen [bron: "De meerwaarde van een stereofonische aanpassing", Pool (1999)]. Hier hebben we dus te maken met een bilaterale Baha-toepassing.
11.1.2 Een eenzijdig geleidingsverlies
De veelbelovende, audiometrische resultaten en bevindingen uit onderzoek naar de eigen ervaringen bij patiënten met een tweezijdig geleidingsverlies moedigen aan tot de uitbreiding van de Baha-indicaties. In 1998 is het UMC St. Radboud in Nijmegen dan ook begonnen om personen met een eenzijdig geleidingsverlies te voorzien van een Baha. Voorwaarde is wel dat er geen alternatieve behandelingsmogelijkheden voorhanden mogen zijn; er bestaan soms namelijk meer mogelijkheden om binauraal te kunnen horen [bron: proefschrift Sylvia Kunst]:
Voor kleine aangeboren middenoorafwijkingen is in 80 procent van de gevallen een reguliere, operationele ingreep in het middenoor succesvol. Echter, het gaat hier maar om een beperkte groep, zoals mensen met een atresie met een minimale afwijking van de gehoorgang (microtieklassen I en IIa).
Een alternatief is een regulier luchtgeleidingshoortoestel. Echter, bij personen met een zware vorm van gehoorgangatresie is dit geen optie. Bovendien is in gevallen met een grote zogenaamde air-bone gap een hoge mate van versterking nodig, wat leidt tot feedback-problemen.
Als een ooroperatie en reguliere toestellen geen optie zijn, dan kan de Baha een uitkomst zijn.
In de onderstaande figuur is afgebeeld op welke manier het Baha-systeem werkt bij een eenzijdige geleidingsdoofheid. Daarbij worden het buiten- en middenoor van de dove zijde overgeslagen; het Baha-systeem richt zich dan vooral op het (werkende) binnenoor aan de dove zijde (de dikke blauwe pijl in de figuur).
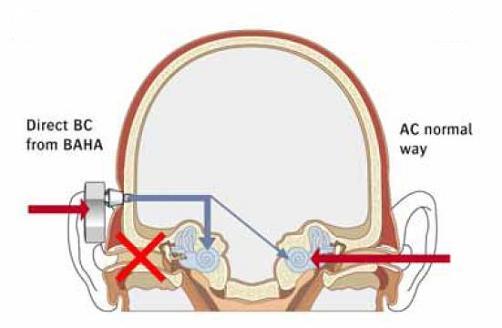
Aan de dove kant worden de geluiden opgevangen door een Baha-toestel. Vervolgens worden de geluidstrillingen via het schedelbot doorgegeven aan het binnenoor aan dezelfde dove zijde. Aan de horende kant worden de geluidssignalen op de gebruikelijke wijze opgevangen, en doorgeleid via het (werkende) middenoor naar het binnenoor. Een deel van de door het binnenoor aan de horende zijde opgevangen signalen is afkomstig van het Baha-toestel aan de tegenoverliggende zijde (de dunne blauwe pijl in de figuur).
In de (Engelstalige) video hieronder enkele ervaringen van een Baha-gebruiker met een eenzijdig geleidingsverlies [bron: Ohio State University Medical Center].
11.1.3 Een eenzijdig perceptief gehoorverlies
In de onderstaande figuur is afgebeeld op welke manier het Baha-systeem werkt bij een eenzijdige perceptief gehoorverlies. Daarbij worden niet alleen het buiten- en middenoor, maar ook het binnenoor van de dove zijde overgeslagen; het Baha-systeem richt zich op het (werkende) binnenoor aan de horende zijde (de blauwe pijl in de figuur).

Merk op dat het bij een eenzijdig perceptief gehoorverlies er niet toe doet of het buiten- of middenoor intact is. Vandaar dat er ook sprake mag zijn van een éénzijdig gemengd gehoorverlies.
Bij mijzelf zijn het buiten- en middenoor aan de linker zijde intact, terwijl het binnenoor (en/of de gehoorzenuw, en/of een deel in de hersenen) niet werkt. Rechts werkt mijn oor normaal. Ik heb dus een eenzijdige, perceptieve doofheid (SSD). Toch kan ik nu met een Baha-toestel geluiden aan mijn dove zijde opvangen.
11.2 Het kiezen van een ziekenhuis
Er wordt onderscheid gemaakt tussen academische en perifere (ofwel niet-academische) ziekenhuizen. Een academisch ziekenhuis is een ziekenhuis dat verbonden is aan een universiteit. De opleiding van artsen en het onderzoek vinden plaats onder verantwoordelijkheid en coördinatie van de universiteit en/of de medische faculteit.
In Nederland is de term Academisch Ziekenhuis (AZ) in de meeste gevallen vervangen door de term Universitair Medisch Centrum (UMC). In de tussentijd is ook sprake geweest van de term Academisch Medisch Centrum (AMC) (zoals in Amsterdam). Het UMC is een fusie van het academisch ziekenhuis en de medische faculteit. Daarbij verschilt de vorm van UMC tot UMC: van alleen bestuurlijke samenwerking tot een volledige fusie [bron: Wikipedia].
In de onderstaande tabel staan de Nederlandse universitaire ziekenhuizen waar de Baha-implantatie wordt uitgevoerd [bronnen: Cochlear, NVVS]:
| nr. | Nederlands academisch ziekenhuis | universiteit | locatie |
| 1 | Academisch Medisch Centrum (AMC) | Universiteit van Amsterdam (UvA) |
Amsterdam |
| 2 | Vrije Universiteit Medisch Centrum (VUmc) |
Vrije Universiteit Amsterdam (VU) |
|
| 3 | Universitair Medisch Centrum Groningen (UMCG) |
Rijksuniversiteit Groningen (RUG) |
Groningen |
| 4 | Leids Universitair Medisch Centrum (LUMC) |
Universiteit Leiden |
Leiden |
| 5 | Academisch Ziekenhuis Maastricht (azM) |
Universiteit Maastricht |
Maastricht |
| 6 | Universitair Medisch Centrum St. Radboud (UMCN) |
Radboud Universiteit Nijmegen (RU) |
Nijmegen |
| 7 | Erasmus Medisch Centrum (MC) |
Erasmus Universiteit Rotterdam (EUR) |
Rotterdam |
| 8 | Universitair Medisch Centrum Utrecht (UMCU) |
Universiteit Utrecht (UU) |
Utrecht |
In de onderstaande tabel staan de Nederlandse perifere ziekenhuizen waar de Baha-implantatie wordt uitgevoerd [bronnen: Cochlear, NVVS]:
| nr. | Nederlands perifeer ziekenhuis | locatie |
| 9 | Ziekenhuis Groep Twente (ZGT) | Almelo |
| 10 | Meander Medisch Centrum | Amersfoort |
| 11 | Gelre Ziekenhuizen | Apeldoorn |
| 12 | Alaysis Zorggroep | Arnhem, Velp, Zevenaar |
| 13 | Lievensberg Ziekenhuis | Bergen op Zoom |
| 14 | Amphia Ziekenhuis | Breda |
| 15 | Jeroen Bosch Ziekenhuis (JBZ) | Den Bosch |
| 16 | HagaZiekenhuis | Den Haag |
| 17 | Deventer Ziekenhuis (DZ) | Deventer |
| 18 | Van Weel-Bethesda Ziekenhuis | Dirksland |
| 19 | Catharina Ziekenhuis (CZE) | Eindhoven |
| 20 | Máxima Medisch Centrum (MMC) | |
| 21 | Kennemer Gasthuis (KG) | Haarlem |
| 22 | Elkerliek Ziekenhuis | Helmond |
| 23 | Westfriesgasthuis | Hoorn |
| 24 | Medisch Centrum Leeuwarden (MCL) | Leeuwarden |
| 25 | St. Anthonius Ziekenhuis | Nieuwegein |
| 26 | Amphia Ziekenhuis | Oosterhout |
| 27 | Vlietland Ziekenhuis | Schiedam |
| 28 | Albert Schweitzer Ziekenhuis (ASZ) | Sliedrecht |
| 29 | Ziekenhuis Bernhoven | Oss |
| 30 | Isala Klinieken | Zwolle |
In de onderstaande tabel staan de Belgische universitaire ziekenhuizen (UZ) waar de Baha-implantatie wordt uitgevoerd [bron: Cochlear, Hospitals.be]:
| nr. | Belgisch universitair ziekenhuis | universiteit | locatie |
| 1 | Universitair Ziekenhuis Antwerpen (UZA) |
Universiteit Antwerpen (UA) |
Edegem |
| 2 | Universitair Ziekenhuis (UZ) Erasmus |
Vrije Universiteit Brussel (VUB) |
Brussel |
| 3 | Universitair Ziekenhuis (UZ) Saint-Luc |
Katholieke Universiteit Leuven (UCL) |
|
| 4 | Universitair Ziekenhuis (UZ) Leuven |
Leuven | |
| 5 | Universitair Ziekenhuis (UZ) Gent |
Universiteit Gent (UGent) |
Gent |
| 6 | Centre Hospitalier Universitaire (CHU) de Liège |
Hôpital du Sart Tilman |
Luik |
In de onderstaande tabel staan de Belgische algemene ziekenhuizen (AZ) met een universitair karakter waar de Baha-implantatie wordt uitgevoerd [bronnen: Cochlear, Hospitals.be]:
| nr. | Belgisch AZ met universitair karakter |
universiteit | locatie |
| 7 | Universitair Kinderziekenhuis Koningin Fabiola (UKZKF) |
Vrije Universiteit Brussel (VUB) |
Brussel |
| 8 | Cliniques Universitaires de Mont-Godinne |
Katholieke Universiteit Leuven (UCL) |
Mont-Godinne |
| 9 | Virga Jesseziekenhuis (VJZ) | diverse universiteiten |
Hasselt |
In de onderstaande tabel staan de Belgische algemene ziekenhuizen (AZ) waar de Baha-implantatie wordt uitgevoerd [bronnen: Cochlear, Hospitals.be]:
| nr. | Belgisch algemeen ziekenhuis | locatie |
| 10 | Algemeen Ziekenhuis (AZ) Sint-Maarten | Duffel |
| 11 | Ziekenhuis Oost-Limburg (ZOL) | Genk |
| 12 | Algemeen Ziekenhuis Maria Middelares (AZMM) | Gent |
| 13 | Algemeen Ziekenhuis (AZ) Sint-Lucas | |
| 14 | Algemeen Ziekenhuis (AZ) Groeninge | Kortrijk |
| 15 | Algemeen Ziekenhuis (AZ) Sint-Jozef | Malle |
| 16 | Heilig-Hart Ziekenhuis Roeselare (HHR) | Roeselare |
| 17 | Algemeen Ziekenhuis (AZ) Nikolaas | Sint-Gillis-Waas |
| 18 | Regionaal Ziekenhuis Tienen | Tienen |
| 19 | Algemeen Ziekenhuis (AZ) Vesalius | Tongeren |
| 20 | Sint-Augustinus GasthuisZusters Antwerpen (GZA) | Wilrijk |
Voor ziekenhuizen in andere landen waar Baha- (en/of CI-)implantaties plaatsvinden, zie de website van Cochlear.
Ben je op zoek naar een van de onderstaande zaken, klik dan op de betreffende link:
11.3 De huisarts
Er zullen slechthorenden zijn, die wel in aanmerking zouden komen voor een Baha, maar simpelweg niet zover in het proces komen, dat ze een kno-arts met kennis van het Baha-systeem te spreken krijgen. Immers, voordat je bij een kno-arts langs kunt gaan, heb je een doorverwijzing van de huisarts nodig. Als een huisarts bijvoorbeeld concludeert dat toch niets aan het gehoorverlies gedaan kan worden, of hij neemt het probleem niet serieus, dan zal deze ook niet snel doorverwijzen.
Tot in ieder geval enkele jaren geleden, kenden veel huisartsen het Baha-systeem niet. En sommigen kennen het wel, maar weten bijvoorbeeld niet dat het Baha-systeem tegenwoordig in geval van eenzijdige doofheid ook wordt toegepast [bron: ‘Hear the other side — a report on SSD’]. Mensen die niet beter weten, en vanzelfsprekend vertrouwen op hun huisarts, die lopen een kans mis om op dat moment geholpen te worden. Het is dus heel belangrijk dat mogelijke Baha-kandidaten te weten komen, welke mogelijkheden er tegenwoordig zijn. Zij zullen normaal gesproken niet actief benaderd worden door bijvoorbeeld het ziekenhuis waar zij jaren geleden ooit in behandeling zijn geweest.
Als je slechthorend bent en een regulier hoortoestel is niet geschikt, en je wilt kijken of de Baha voor jou geschikt is, dan kun je het beste een afspraak met je huisarts maken. Zelf heb ik dit in 2003 gedaan, nadat ik bij toeval een artikel over de Baha bij SSD op internet had gelezen. Dit artikel heb ik toen meegenomen naar mijn huisarts, die toen nog niet op de hoogte was van deze behandelingsmethode bij eenzijdige doofheid. Hij stuurde mij zonder problemen door naar het UMC St. Radboud in Nijmegen, waar ik al meer dan vijftien jaren niet meer geweest was.
 11.4 De kno-arts
11.4 De kno-arts
Een aantal jaren geleden was het zo dat niet alle kno-artsen bekend waren met het Baha-systeem, en al helemaal niet in geval van enkelzijdige doofheid [bron: ‘Hear the other side — a report on SSD’]. Als je tegenwoordig met een gehoorverlies bij een kno-arts terecht komt, dan lijkt mij de kans klein dat je niet gewezen wordt op de mogelijkheden van een botverankerd hoortoestel.
Bij het eerste gesprek met de kno-arts zal bekeken worden, of er geen alternatieve mogelijkheden zijn om te helpen bij het gehoorverlies. Gezien de kosten namelijk, wordt enkel een Baha voorgesteld, als eventuele andere mogelijkheden zijn uitgesloten. Denk dan aan een regulier hoortoestel, of een ooroperatie.
11.5 Het audiologisch centrum (AC)
Een Audiologisch Centrum (AC) houdt zich bezig met onderzoek, diagnose, hoortoestelaanpassing, revalidatie en begeleiding bij gehoorproblemen. Iemand kan door de huisarts worden doorverwezen naar een AC. Het is echter verstandig om eerst een kno-arts te bezoeken voor een onderzoek, bijvoorbeeld ingeval van medisch te behandelen gehoorproblemen. Op basis van de onderzoeksresultaten zal de arts iemand zonodig doorverwijzen naar het AC [bron: UMC St. Radboud]. Bij kinderen tot 16 jaar wordt het AC altijd ingeschakeld, bijvoorbeeld na geconstateerde gehoorproblemen tijdens een neonatale gehoorscreening. De kosten voor audiologische hulp worden vergoed uit de basiszorgverzekering [bron: Hoorwijzer.nl].
 Alle AC's zijn lid van de Federatie van Nederlandse Audiologische Centra (FENAC) die ondermeer toeziet op de kwaliteit van de medewerkers van AC's. Alle AC's in Nederland voeren de hierboven genoemde kerntaken uit. Wel is het zo dat sommige AC's zelfstandige organisaties zijn, terwijl andere deel uitmaken van een grotere organisatie (zoals een ziekenhuis of een andere gezondheidszorginstelling). Hierdoor kunnen er onderlinge verschillen in de manier van werken zijn en in de mate waarin zij de verschillende kerntaken aanbieden en uitvoeren [bron: Hoorwijzer.nl].
Alle AC's zijn lid van de Federatie van Nederlandse Audiologische Centra (FENAC) die ondermeer toeziet op de kwaliteit van de medewerkers van AC's. Alle AC's in Nederland voeren de hierboven genoemde kerntaken uit. Wel is het zo dat sommige AC's zelfstandige organisaties zijn, terwijl andere deel uitmaken van een grotere organisatie (zoals een ziekenhuis of een andere gezondheidszorginstelling). Hierdoor kunnen er onderlinge verschillen in de manier van werken zijn en in de mate waarin zij de verschillende kerntaken aanbieden en uitvoeren [bron: Hoorwijzer.nl].
In een AC werken mensen met verschillende achtergronden samen in een multidisciplinair team [bronnen: Hoorwijzer.nl, UMC St. Radboud]:
De audioloog is deskundig op het gebied van het functioneren van gehoor- en evenwichtsorgaan. Hij geeft leiding aan het onderzoek van het gehoor, aan de gehoorrevalidatie en zijn gespecialiseerd in bijzondere situaties rondom aanpassing van een hoortoestel of andere hulpmiddelen.
De technicus is verantwoordelijk voor het functioneren van alle apparatuur, regelt het ICT-beleid binnen het AC en bouwt meetopstellingen voor diagnostiek of wetenschappelijk onderzoek.
De audiologieassistent (of akoepedist) voert hooronderzoeken uit en speelt een belangrijke rol bij de advisering en controle van hoortoestellen en overige hoorhulpmiddelen.
De logopedist is gespecialiseerd in spraak- en taalproblemen. Hij leert iemand bijvoorbeeld spraakafzien ("liplezen"). Een logopedist die ook als audiologieassistent werkt, wordt logoakoepedist genoemd.
De maatschappelijk werker ondersteunt bij het oplossen van en omgaan met materiële en psychosociale problemen, zowel in het dagelijkse leven als op het werk. Als het nodig is.
De psycholoog kan ondersteuning bieden bij diagnostiek van en bij psychische problemen.
De orthopedagoog kijkt naar de algehele ontwikkeling van een kind in relatie tot de gehoorproblemen en geeft gericht advies aan de ouders over begeleiding en behandeling.
Het secretariaat is het gezicht van het AC, omdat de patiënt daarmee het eerste contact heeft. De medewerkers van het secretariaat zijn bovendien de schakel tussen de patiënt en de medewerkers van het AC. Daarnaast bieden zij administratieve ondersteuning aan de afdeling.
Niet alle genoemde functies zullen in elk AC aanwezig zijn.
11.5.1 Onderzoek en diagnostiek
In de (Engelstalige) video hieronder wordt kort iets over de audiologische onderzoeken verteld [bron: OR-Live.com].
Specialisten van het AC gebruiken verschillende meettechnieken om het gehoor, of aan het gehoor gerelateerde functies (zoals het spraakverstaan) te kunnen bepalen. De technieken zijn onder te verdelen in objectieve en subjectieve testen. Afhankelijk van de vraagstelling van de verwijzer bepaalt de audioloog, welke test nodig is. De belangrijkste testen staan hieronder beschreven [bron: UMC St. Radboud].
Voor subjectieve testen is je actieve medewerking nodig. De medewerker van het AC zal je vragen te reageren op geluidssignalen. Twee voorbeelden van subjectieve testen [bron: UMC St. Radboud]:
De meest gebruikte test voor het vaststellen van de aard en de grootte van het gehoorverlies is toonaudiometrie. Bij deze test van ongeveer een kwartier krijg je zuivere tonen te horen op verschillende toonhoogtes (meestal bij vijf frequenties, namelijk: 250, 500, 1000, 2000, 4000 Hz, en soms ook bij 125 en 8000 Hz), waarbij per oor met een audiometer wordt vastgesteld bij welke sterkte je de verschillende tonen nog hoort. De test wordt op verschillende manieren afgenomen: met een hoofdtelefoon, een inserttelefoon of een beengeleider. Door op verschillende manieren te meten wordt informatie verkregen over de aard van het gehoorverlies: gaat het om verlies aan het middenoor en/of het binnenoor?
Met spraakaudiometrie wordt onderzocht in welke mate u aangeboden spraak kunt verstaan. Bij deze test van ongeveer een kwartier, krijg je eenvoudige, eenlettergrepige Nederlandse woorden op verschillende sterktes te horen. De onderzoeker vraagt om deze zo goed als mogelijk te herhalen.
Op basis van de resultaten met de audiometer kan een toonaudiogram worden gemaakt. Deze geeft informatie over de drempelgevoeligheid van een oor voor een aantal zuivere tonen. Hieronder is mijn eigen toondaudiogram van 22 december 2004 weergegeven, de dag dat ik de Baha Compact heb ontvangen. Horizontaal staat een frequentieschaal van 125 (laag) tot 8000 Hz (hoog). Verticaal staat de schaal voor de geluidssterkte van 0 (zacht) tot 120 dB (hard).
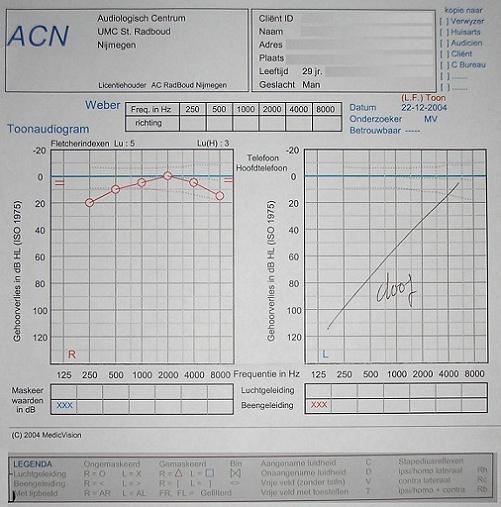
In een audiogram als hierboven wordt links het rechter oor (in het rood) weergegeven en rechts het linker oor (in het blauw). Omdat ikzelf volledig doof ben aan mijn linker zijde, staat hier enkel de term “doof”. De audiometer is geijkt voor jonge goed horende mensen die nooit problemen met hun gehoor hebben gehad. Het referentieniveau waaraan elk audiogram wordt getoetst is de gemiddelde waarde van de hoordrempels van deze groep jonge mensen. In het audiogram is dit de nullijn. De geluidssterkte wordt in het audiogram naar beneden uitgezet, dus hoe groter de verschuiving naar beneden ten opzichte van het nulniveau, des te ernstiger het gehoorverlies bij de betreffende frequentie [bron: NVA].
Tijdens het gehooronderzoek wordt kort de testtoon aangeboden en moet de onderzochte door het indrukken van een knop aangeven, wanneer hij een signaal hoort. Een toon wordt eerst voldoende hard aangeboden om goed herkend te kunnen worden. Daarna wordt de geluidssterkte in stappen verminderd. Het gaat er om te bepalen, hoe zacht de toon kan zijn om nog net gehoord te worden. De hoordrempel kan voor elk oor bij verschillende frequentieniveaus op twee manieren worden gemeten, namelijk de lucht- en de beengeleidingsdrempel:
In een audiogram als hierboven wordt de luchtgeleidingsdrempel voor het rechter oor weergegeven met rode rondjes ‘O’ en die voor het linker oor met blauwe kruisjes ‘X’. Bij het meten van de luchtgeleidingsdrempel worden de tonen van de audiometer aangeboden met een hoofdtelefoon. Bij slechthorendheid is het gehoorverlies bij de verschillende gemeten frequenties vaak niet even groot. Het audiogram heeft dan vaak een wat aflopende vorm met een grotere afstand tot het nulniveau bij de hogere frequenties. Dit fenomeen is ook te zien in het audiogram hierboven. Daar waar ik op mijn 29ste jaar met mijn rechter (werkende) oor de tonen rond 2000 Hz nog zeer goed hoorde, was dit al minder bij de hogere frequenties als 4000 en 8000 Hz. Verder zie je het grootste gehoorverlies bij de lagere frequenties als 250 Hz. Maar ook hier gaat het om hooguit 20 dB, wat nog binnen de eerder gedefinieerde klasse "normaalhorend" valt. Om de ernst van het gehoorverlies tot uitdrukking te brengen, wordt vaak de gemiddelde waarde van de drempelverschuivingen bij drie frequenties in het spraakgebied als maat gebruikt, namelijk: 1000, 2000 en 4000 Hz. Dit gemiddelde wordt de Fletcher-index genoemd. Deze hoorindex dankt zijn naam aan de Amerikaanse audioloog Fletcher, en wordt in de regelgeving gebruikt als maat voor het toekennen van een vergoeding bij de verstrekking van een hoortoestel.
In een audiogram als hierboven wordt de beengeleidingsdrempel voor het rechter oor weergegeven met rode kleiner-dan-symbolen ‘<’ en die voor het linker oor met blauwe groter-dan-symbolen ‘>’. Bij het meten van de beengeleidingsdrempel worden de tonen van de audiometer aangeboden via een beengeleider die op het bot achter het oor wordt gedrukt. Het geluid wordt dan als trilling via het schedelbot direct naar beide binnenoren geleid. Om er zeker van te zijn dat de hoordrempel van het linker of het rechter oor wordt gemeten, wordt het andere oor tijdelijk ongevoelig gemaakt door maskering van het oor. In de praktijk gebruikt men hiervoor een soort kookwekker met een tuit die in de gehoorgang kan worden gedrukt, de zogeheten Bárány-trommel. Het onaangenaam harde geluid heeft een gestandaardiseerde sterkte. Merk uit de legenda van het bovenstaande audiogram op, dat er onderscheid wordt gemaakt naar gemaskeerd en ongemaskeerd. De beengeleider is zo geijkt dat bij goedhorende jongeren de hoordrempel voor de diverse meetfrequenties ook op het nulniveau ligt. Daarvoor moet de audiometer wel meer energie aan de beengeleider afgeven dan nodig was bij de toepassing van de hoofdtelefoon bij het meten van de luchtgeleidingsdrempel. De overdracht van de geluidsenergie naar het binnenoor via het schedelbot is namelijk niet zo efficiënt als de overdracht via de gehoorgang en het middenoor. Het verschil in de vereiste geluidsenergie is voor alle personen ongeveer gelijk en wordt in de ijking van de audiometer weggewerkt.
Als de gehoorgang verstopt is, of als het middenoor niet optimaal functioneert, dan zal de luchtgeleidingsdrempel verschoven zijn. Maar omdat bij het meten van de beengeleiding dit niet goed functionerende geleidingstraject wordt omzeild, ligt de beengeleidingsdrempel wel op het nulniveau. Er is dan sprake van een conductief gehoorverlies; het geluid wordt dan niet optimaal van buiten naar het binnenoor geleid. Een geleidingsverlies is vaak door een medische behandeling geheel of gedeeltelijk op te heffen.
Als echter de lucht- en beengeleidingsdrempel in een zelfde mate verschoven liggen, ligt de basis van het gehoorverlies in het binnenoor, de gehoorzenuw of de hoorcentra van de hersenen. Dan hebben we dus te maken met een perceptief gehoorverlies gehoorverlies; de geluidswaarneming is dan aangetast. Een perceptief gehoorverlies is slechts zelden met een behandeling te verminderen [bron: NVA].
Voor de objectieve testen is uw actieve medewerking niet nodig. De technieken registreren automatisch de reacties van uw gehoororgaan op de stimuli die aangeboden worden [bron: UMC St. Radboud]:
Bij een BERA-onderzoek meet de onderzoeker de elektrische activiteit in het gehoorsysteem in de hoge frequenties van het audiogram. De afkorting BERA staat voor ‘Brainstem Evoked Response Audiometry’. De meting vindt plaats in een zwakverlichte kamer waarbij de patiënt plaatsneemt in een stoel. De onderzoeker bevestigt vervolgens een aantal plakkertjes (elektroden) op zijn hoofd, die de reacties van het gehoororgaan meten op de verschillende geluiden die aangeboden worden. Het BERA-onderzoek heeft twee doelen, namelijk onderzoek naar de kwaliteit van het gehoor en de meting van de gehoordrempel. Deze test duurt ruim een uur voor volwassenen en ongeveer twee uur voor kinderen.
Bij een ASSR-onderzoek meet de onderzoeker de elektrische activiteit in het gehoorsysteem voor meerdere frequenties van het audiogram tegelijkertijd. De afkorting ASSR staat voor ‘Auditory Steady State Response’. De opzet en uitvoering van de meting zijn vergelijkbaar met de BERA-meting. De test duurt ongeveer drie uur.
Bij een tympanometrie wordt de beweeglijkheid van het trommelvlies gemeten. De resultaten geven inzicht in de mate waarin het gehoorverlies samenhangt met een verminderde beweeglijkheid van het trommelvlies. Deze test duurt ongeveer tien minuten.
De otoakoestische emissie is een signaal dat afkomstig is van de buitenste haarcellen in het slakkenhuis en dat opgewekt wordt door het oor te stimuleren met geluid. Als de onderzoeker geen emissie meet, is dit een aanwijzing dat er sprake is van een gehoorverlies heeft. Aanvullend onderzoek zal dan nodig zijn om de precieze mate van het verlies vast te stellen. Deze test duurt ongeveer tien minuten.
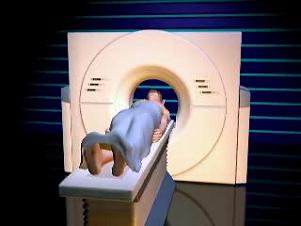 Bij mijzelf is de oorzaak van de waarschijnlijk aangeboren doofheid nooit gevonden. In september 2003 kon ik een CT-scan (ook wel CAT-scan of computertomografie genoemd) van mijn oren laten maken. Klik op de figuur links voor een uitleg, hoe een CT-scan werkt. Op de scan kon niets worden gevonden wat zou kunnen wijzen op een verklaring voor mijn doofheid; op het oog was mijn (dove) linker oor geheel intact. Alle onderdelen in het midden- en binnenoor zijn aanwezig.
Bij mijzelf is de oorzaak van de waarschijnlijk aangeboren doofheid nooit gevonden. In september 2003 kon ik een CT-scan (ook wel CAT-scan of computertomografie genoemd) van mijn oren laten maken. Klik op de figuur links voor een uitleg, hoe een CT-scan werkt. Op de scan kon niets worden gevonden wat zou kunnen wijzen op een verklaring voor mijn doofheid; op het oog was mijn (dove) linker oor geheel intact. Alle onderdelen in het midden- en binnenoor zijn aanwezig.
11.5.2 Hoortoestelaanpassing en revalidatie
Op het AC kan men terecht voor een advies over hoortoestellen en het aan laten meten van hoortoestellen. Het AC werkt samen met audiciens en fabrikanten van hoortoestellen, maar opereert geheel onafhankelijk. Dit betekent dat men op het AC terecht kan voor een neutraal advies. Er zijn hoortoestellen in veel verschillende soorten, maten en prijsklassen. Op het AC wordt de mate van het gehoorverlies gemeten, op grond waarvan wordt nagegaan welke hoortoestellen in principe geschikt zijn.
Bij een traditinoneel hoortoestel, krijg je een recept mee voor de audicien die het toestel zal bestellen en afstellen. Echter, ingeval van een botverankerd hoortoestel zal deze besteld worden via het AC. Bij een vervolgafspraak zal het toestel dan worden afgestemd op het persoonlijke gehoorverlies, waarna de gebruiker het botverankerde toestel mee naar huis kan nemen [bron: UMC St. Radboud].
11.5.3 Maatschappelijke en psychologische begeleiding
Een kno-arts of een AC-medewerker kan iemand verwijzen naar de afdeling Maatschappelijk Werk op het AC. Deze afdeling is verantwoordelijk voor de psychosociale begeleiding van volwassen, slechthorende patiënten, waarbij vooral gericht wordt op:
- de acceptatie van de slechthorendheid;
- de verbetering van communicatieve vaardigheden met de directe omgeving;
- het beter leren omgaan met moeilijke hoorsituaties;
- het voorkomen of oplossen van een sociaal isolement;
- het voorkomen, verminderen of oplossen van problemen in de werkomgeving;
- voorlichting, advisering, verwijzing en bemiddeling in het kader van de sociale wetgeving;
- het adviseren en informeren over andere nuttige hoorhulpmiddelen.
Vaak bestaat de begeleiding uit individuele gesprekken, maar er wordt ook in groepsverband gewerkt. [bron: UMC St. Radboud]:
11.6 Het uitproberen van de Baha
In deze paragraaf worden twee mogelijkheden gegeven, waarbij de Baha kan worden uitgeprobeerd.
11.6.1 De testbeugel voor een botverankerd hoortoestel
 Als blijkt dat de Baha een mogelijke optie is, krijgt men vaak de mogelijkheid om het Baha- (of Ponto-)systeem uit te testen door middel van een Baha testband of testbeugel. In de figuur rechts staat een testband afgebeeld.
Als blijkt dat de Baha een mogelijke optie is, krijgt men vaak de mogelijkheid om het Baha- (of Ponto-)systeem uit te testen door middel van een Baha testband of testbeugel. In de figuur rechts staat een testband afgebeeld.
Met behulp van deze stalen hoofdbeugel wordt een plastic schijf — waarop het botverankerd hoortoestel wordt bevestigd — stevig op de huid achter het oor gedrukt.
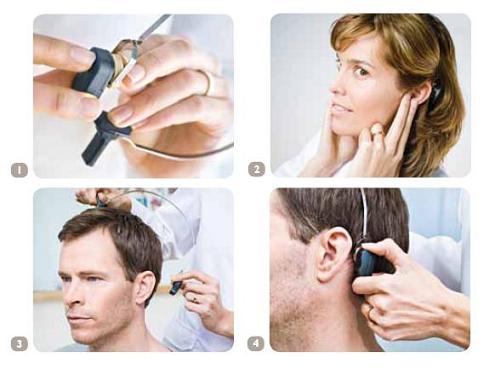
In de afbeelding hierboven staat in vier stappen weergegeven op welke manier de testband door een kandidaat kan worden uitgetest [bron: Cochlear]:
- 1: Bevestig het toestel aan de plastic schijf op de testband.
- 2: Controleer of het toestel werkt, door de testband op te doen en de oren dicht te houden en geluid te maken.
- 3: Doe de testband op het hoofd van de kandidaat.
- 4: Plaats de plastic schijf tegen de huid achter het oor en zorg ervoor dat het toestel niet het oor of de huid raakt om piepen (feedback) te voorkomen.
De hoofdbeugel werkt feitelijk op dezelfde manier als een traditionele beengeleider, waarbij de geluidssignalen indirect aan het schedelbot worden doorgegeven. Doordat de signalen eerst door een huidlaag heen moeten, zullen deze enigszins verzwakt worden doorgegeven. Hoewel de resultaten met een geïmplanteerd botverankerd hoorsysteem daarom beter zullen zijn, geeft het een aardig idee hoe een Baha of Ponto gaat klinken.
In de praktijk blijkt het dragen van deze hoofdbeugels lastig. De beugel is vaak moeilijk op zijn plaats te houden. Bovendien veroorzaakt de beugel vaak irritatie van de huid op de drukplekken [bron: Cochlear].
In de video hieronder wordt kort iets over de Baha-beugel verteld [bron: OR-Live.com].
In de video hieronder krijgt iemand een testbeugel om een Baha-toestel te testen.
11.8 De ontvangst van de BCP
In de onderstaande video krijgt een Amerikaan voor het eerst de Baha BP100 van Cochlear aangekoppeld.